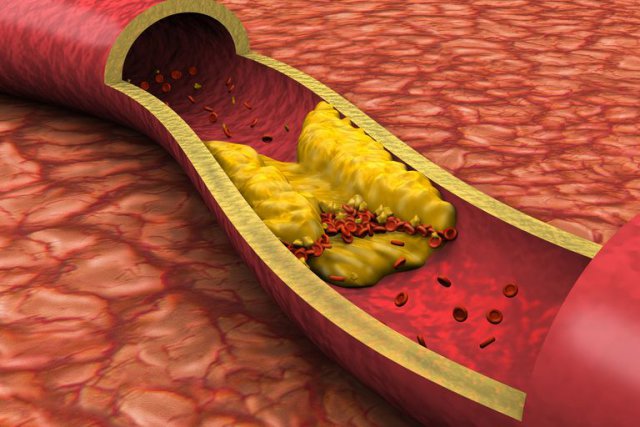
Гиперхолестеринемия – патологическое состояние, связанное с повышенным содержанием холестерина в крови. Сама по себе гиперхолестеринемия не опасна, но является весомым фактором риска развития атеросклероза с его потенциальными осложнениями.
Холестерин – природное соединение из класса спиртов, нерастворимое в воде, входит в состав клеточных мембран. Порядка 80% потребности в этом соединении обеспечивается за счет процессов синтеза в организме, остальное поступает с пищей. О гиперхолестеринемии говорят, если содержание холестерина в крови превышает 5,2 ммоль/л.
Повышенное содержание холестерина чаще встречается у мужчин, выявляется преимущественно в пожилом возрасте. Что такое гиперхолестеринемия хорошо известно врачам из развитых стран: в некоторых европейских государствах это состояние выявляется примерно у 40% населения.
Нормальное содержание холестерина
Показатели допустимой нормы зависят от возраста и наличия хронических заболеваний у пациента. У здоровых людей до 40 лет верхний предел содержания холестерина в крови составляет 5,2 ммоль/л. После инфаркта миокарда или инсульта – не более 4,5 ммоль/л. При сахарном диабете условно безопасным считается содержание холестерина не более 4,2 ммоль/л. Показатели в пределах 5,2-6,2 ммоль/л указывают на высокую вероятность атеросклеротического поражения сосудов; концентрация свыше 6,2 ммоль/л выявляется у людей, страдающих хроническими заболеваниями.
Первичная гиперхолестеринемия — это наследственное заболевание, характеризующееся высоким уровнем холестерина в крови. Врачи отмечают, что данное состояние связано с генетическими мутациями, которые влияют на метаболизм липидов. Это может привести к раннему развитию атеросклероза и сердечно-сосудистых заболеваний. Специалисты подчеркивают важность ранней диагностики и регулярного мониторинга уровня холестерина у пациентов с семейной историей данного заболевания. Лечение может включать изменения в образе жизни, такие как диета и физическая активность, а также медикаментозную терапию. Врачи рекомендуют проводить генетическое тестирование для выявления предрасположенности и своевременного начала лечения, что может значительно снизить риск осложнений.
https://youtube.com/watch?v=SNSeD0AoG-c
Симптомы
Гиперхолестеринемия не имеет ярко выраженных клинических симптомов и не отражается на самочувствии. Изменения состава крови выявляются только при лабораторном анализе. В то же время избыток холестерина начинает откладываться на стенках сосудов, возникают предпосылки к развитию атеросклероза и его осложнений.
На повышенное содержание холестерина в крови косвенно указывают образование ксантомы, ксантелазмы и липоидная дуга роговицы. Ксантомы – узелковые новообразования с высоким содержанием гемоглобина, располагаются над сухожилиями. Подобные холестеринсодержащие узелки могут образовываться на веках, эта разновидность новообразований известна под названием ксантелазмы. Избытки холестерина могут откладываться по краям роговицы в виде белого или сероватого ободка. Это явление получило название липоидный край роговицы, образование подобных отложений у людей в возрасте до 50 лет указывает на наследственный характер нарушений липидного обмена.
По мере прогрессирования гиперхолестеринемии до атеросклероза и дальнейшем развитии патологического процесса начинают проявляться признаки функциональных нарушений со стороны внутренних органов.
Еще одним косвенным признаком нарушений липидного обмена является стенокардия.
Формы
Гиперхолестеринемия может быть первичной, вторичной или алиментарной. Первичная гиперхолестеринемия обусловлена генетически, мутантные гены доминируют и не сцеплены с полом. В зависимости от количества копий дефектного гена наследственная или семейная гиперхолестеринемия может быть гомозиготной или гетерозиготной. Наследование двух дефектных генов встречается достаточно редко, 1 случай на миллион человек, гетерозиготная форма встречается намного чаще – 1 случай на 500 человек.
Вторичная форма развивается на фоне некоторых заболеваний или патологических состояний. При избытке животных жиров в рационе возможна так называемая алиментарная гиперхолестеринемия.
Первичная гиперхолестеринемия — это наследственное заболевание, которое вызывает повышенный уровень холестерина в крови. Многие люди, узнав о диагнозе, начинают активно интересоваться его последствиями и методами лечения. В обсуждениях часто упоминается, что это состояние может привести к серьезным сердечно-сосудистым заболеваниям, если не контролировать уровень холестерина. Некоторые пациенты делятся своим опытом, рассказывая о необходимости изменения образа жизни: правильное питание, регулярные физические нагрузки и отказ от вредных привычек становятся важными шагами на пути к улучшению здоровья. Также многие отмечают, что медикаментозная терапия, назначенная врачом, может значительно помочь в снижении уровня холестерина. Важно, чтобы люди понимали, что ранняя диагностика и регулярные обследования играют ключевую роль в управлении этим состоянием.
https://youtube.com/watch?v=NN11_Obht24
Причины заболевания
Семейная гиперхолестеринемия является следствием мутации гена, контролирующего синтез холестерина.
Вторичная форма развивается как симптом, сопутствующий заболеваниям печени, при которых затрудняется отток желчи, сахарному диабету или гипотиреозу. Иногда нарушения липидного обмена носят ятрогенный характер и связаны с длительным курсом лечения некоторыми препаратами.
Причиной большинства случаев гиперхолестеринемии являются погрешности диеты. Чрезмерное употребление животных жиров приводит к повышению содержания холестерина в крови. Разовое употребление блюд с высоким содержанием жира сопровождается транзиторной (преходящей) гиперхолестеринемией, при регулярном потреблении жирной пищи повышенное содержание холестерина становится постоянным.
Факторы риска развития и прогрессирования гиперхолестеринемии те же, что и для атеросклероза. Часть из них поддается изменению. Прежде всего, это образ жизни, особенности питания, наличие вредных привычек. Несколько сложнее придется пациентам с абдоминальным типом ожирения, сахарным диабетом и диагностированной артериальной гипертензией.
Риск развития нарушений липидного обмена у мужчин выше, чем у женщин, повышается с возрастом. В группу повышенного риска попадают люди, имеющие в семейном анамнезе случаи гиперхолестеринемии, случаи внезапной сердечной смерти, фатальных инфарктов миокарда и инсультов.
Диагностика
Основания для подозрения на гиперхолестеринемию дает анализ семейного анамнеза с подтвержденными случаями нарушений липидного обмена, атеросклероза и его осложнений. При физикальном осмотре признаки явных функциональных нарушений со стороны внутренних органов не выявляются. Диагноз подтверждается клиническими анализами, в частности, биохимического анализа крови. Для исключения гипотиреоза дополнительно назначается анализ на содержание тиреотропного гормона и тироксина.
Лечение
Представляя, что такое гиперхолестеринемия, не менее важно знать, как лечить нарушение обмена липидов. При первичном выявлении повышенного содержания холестерина в крови, прежде всего, рекомендуется немедикаментозное лечение. В первую очередь необходимо скорректировать рацион. Диета при гиперхолестеринемии направлена на уменьшение употребления животных жиров при увеличении содержания углеводов и грубой клетчатки. Пациентам желательно отказаться от жирной пищи животного происхождения, перейти с мяса на морскую рыбу и морепродукты. Предпочтительны нежирные сорта мяса, в отварном, запеченном или тушеном виде. Очень важно держать под контролем массу тела: ожирение – один из факторов риска развития атеросклероза. Кроме этого избыточная масса тела увеличивает нагрузку на сердце.
Необходимое дополнение к диете – дозированные физические нагрузки при достаточном притоке кислорода. Активные занятия спортом способствуют сжиганию жиров, в том числе и избыточного холестерина.
Диетологи и кардиологи настоятельно рекомендуют ограничить или вовсе исключить употребление алкоголя. Алкоголь провоцирует переедание, отягощает течение подагры, способствует повышению уровня триглицеридов в крови. Несовместим с целым рядом препаратов. При отказе от алкоголя и табака одновременно уменьшает риск развития атеросклероза в разы. Доказано, что при отказе от курения в крови повышается содержание веществ, которые препятствуют образованию отложений холестерина на стенках сосудов.
Эффекта физических нагрузок и диеты при гиперхолестеринемии может быть недостаточно. Это относится к гиперхолестеринемиии семейного типа. В таких случаях требуется медикаментозная терапия. Пациентам назначают статины, лекарственные средства, понижающие уровень холестерина в крови. Эта группа препаратов предназначена для длительного использования, курс лечения проводится с обязательным контролем содержания холестерина в крови. Статины несовместимы с алкоголем. Конкретный препарат, дозировку и схему назначает только врач, самолечение категорически запрещено.
В некоторых случаях пациентам могут быть назначены ингибиторы абсорбции холестерина. Эти препараты препятствуют усвоению холестерина из пищи, но их эффективность ограничена за счет естественных особенностей обмена этого вещества.
Для связывания и выведения избытка желчных кислот применяют препараты из группы секвестрантов. Совместно со статинами могут применяться фибраты, препараты, повышающие содержание липопротеидов высокой плотности, которые препятствуют развитию атеросклеротических поражений. Кроме коррекции диеты пациентам назначают препараты омега-3 полиненасыщенных жирных кислот.
В тяжелых случаях пациентам показана экстракорпоральная очистка крови от избыточного холестерина.
Возможные последствия и осложнения
Чистая гиперхолестеринемия закономерно прогрессирует в атеросклероз — заболевание, приводящее к уплотнению сосудистых стенок и сужению просвета сосудов из-за формирования холестериновых отложений. В зависимости от локализации поражения на фоне атеросклероза развивается артериальная гипертензия, ишемическая болезнь сердца, перемежающаяся хромота. При тяжелых поражениях сосудов возрастает риск инфарктов и ишемического инсульта. Кроме хронической ишемии, связанной с постепенным сужением просвета сосудов, возможны острые осложнения: тромбозы и тромбоэмоболии сосудов, а также спастическое сужение сосудов.
https://youtube.com/watch?v=tBkEMYAO7LA
Профилактика
Профилактика гиперхолестеринемии подразделяется на первичную и вторичную. К первичным мерам относят контроль массы тела, АД и уровня сахара в крови, уменьшение употребления животных жиров и поваренной соли, отказ от вредных привычек. Рекомендовано изменение физической активности. Собственно, меры первичной профилактики совпадают с программой немедикаментозного лечения диагностированных нарушений липидного обмена. Риск развития гиперхолестеринемии уменьшается при своевременном выявлении и лечении заболеваний печени и некоторых эндокринных патологий.
Вторичная профилактика направлена на предотвращение или замедление прогрессирования гиперхолестеринемии. От первичных мер отличается усиленным контролем за показателями содержания холестерина и назначением медикаментозного лечения при наличии показаний.
Вопрос-ответ
Чем опасна гиперхолестеринемия?
Гиперхолестеринемия — это патологическое состояние, которое развивается на фоне повышения в плазме крови общего холестерина. Она повышает риск атеросклероза сосудов и связанных с ним заболеваний: ИБС, инфаркт миокарда, ишемия кишечника и нижних конечностей, поражение сосудов головного мозга и т. д.
Что такое первичная гиперхолестеринемия?
Первичная гиперхолестеринемия — метаболическое расстройство, характеризующееся повышенным уровнем циркулирующих продуктов холестерина, в основном липопротеинов низкой плотности, — связана с развитием атеросклероза.
Советы
СОВЕТ №1
Регулярно проверяйте уровень холестерина. Если у вас есть предрасположенность к первичной гиперхолестеринемии, важно контролировать уровень холестерина в крови хотя бы раз в год. Это поможет выявить проблему на ранней стадии и принять необходимые меры.
СОВЕТ №2
Соблюдайте здоровую диету. Употребление продуктов с низким содержанием насыщенных жиров и трансжиров, таких как фрукты, овощи, цельнозерновые и нежирные белки, может помочь снизить уровень холестерина и улучшить общее состояние здоровья.
СОВЕТ №3
Будьте физически активными. Регулярные физические нагрузки, такие как ходьба, бег или плавание, могут помочь повысить уровень “хорошего” холестерина (ЛПВП) и снизить уровень “плохого” холестерина (ЛПНП). Стремитесь к минимуму 150 минут умеренной физической активности в неделю.
СОВЕТ №4
Консультируйтесь с врачом. Если у вас есть семейная история сердечно-сосудистых заболеваний или вы подозреваете, что у вас может быть первичная гиперхолестеринемия, обязательно обсудите это с врачом. Он может рекомендовать дополнительные тесты и лечение, если это необходимо.