Гиповолемия – патологическое состояние, проявляющееся уменьшением объема циркулирующей крови, в ряде случаев сопровождающееся нарушением соотношения между плазмой и форменными элементами (эритроцитами, тромбоцитами, лейкоцитами).
К сведению, в норме у взрослых женщин общий объем крови составляет 58–64 мл на 1 кг массы тела, у мужчин – 65–75 мл/кг.
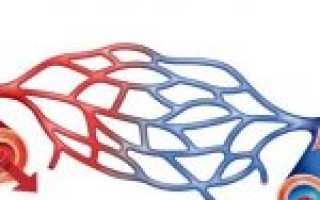
При гиповолемии уменьшается объем циркулирующей крови
Гиповолемия как состояние
В норме у мужчин на 1 кг массы тела приходится 70 мл крови, у женщин около 66. При снижении ее объема уменьшается наполнение желудочков сердца, ухудшается питание внутренних органов, развивается тотальное кислородное голодание. В ответ на гиповолемию из резервной сети (кости, печень, селезенка) кровь поступает в сосудистое русло. Если этого недостаточно, то сужаются сосуды конечностей и внутренних органов для первоочередного питания головного мозга, сердца и легких.
Сосудистый спазм сменяется расширением, что приводит к переполнению вен и микроциркуляторного русла
Это называется централизацией кровообращения, она усиливается, если в организм не начала поступать жидкость. Сосудистый спазм сменяется расширением, что приводит к переполнению вен и микроциркуляторного русла, тяжелым дефицитом кислорода для жизненно важных органов. Грубые обменные нарушения и шоковое состояние являются угрозой для жизни.
Рекомендуем прочитать о симптомах гипомагниемии. Из статьи вы узнаете о роли магния в организме, причинах развития гипомагниемии, симптомах недостаточности, методах диагностики и лечении данной патологии. А здесь подробнее о медикаментозном лечении инсульта.
Возможные последствия
Основных осложнения два: это кома и летальный исход. Оба развиваются при тяжелых формах расстройства. В более же легких случаях, организм страдает от постоянного пагубного влияния. Силы подтачиваются изнутри. Если проблема существует давно, вероятны следующие нарушения:
- Ишемические процессы в мозге. Чреваты инсультом.
- Недостаточное обеспечение сердца кислородом. Высок риск инфаркта. А на ранних стадиях — ИБС, стенокардии.
- Нарушение интеллектуальных способностей.
- Тяжелый астенический синдром с усталостью и слабостью.
Причины развития у взрослых и детей
Основными факторами, которые могут приводить к гиповолемии, являются:
- потеря крови из-за ранения, операции, перелома, желудочно-кишечное, легочное, почечное, маточное (в том числе и при родах);
- утрата жидкой части (плазмы) – обширный ожог, кишечная непроходимость, перитонит, панкреонекроз, застойная сердечная недостаточность с асцитом или гидротораксом;
- выведение жидкости при рвоте и поносе, связаны с отравлениями, сальмонеллезом, гастроэнтеритом, холерой, стафилококковым заражением;
- накопление крови в капиллярах при травматическом шоке, острых инфекциях.
Этиология
Причины такого заболевания различные, потому что зависят от типа патологии:
- Вызвать развитие патологии нормоцитемического типа может обильное кровотечение. Это происходит во время проведения хирургического вмешательства или после травмы. Причиной может быть шоковое состояние, инфекционное заболевание, отравление. Также спровоцировать его может бесконтрольное применение лекарственных средств.
- Олигоцитемическая гиповолемия возникает при ожоге, когда погибает большое количество эритроцитов.
Провоцирует такое состояние обезвоживание организма. Это может случаться после рвоты или диареи. Также нехватка жидкости возникает при перитоните, сильном потоотделении, неправильном приеме мочегонных препаратов.
Состояние гиповолемии происходит из-за неправильного перераспределения внутриклеточной жидкости. На это влияет онкотическое давление плазмы. Наступает при циррозе, нехватке белка. Спровоцировать такое состояние может высокое венозное давление и сильная проницаемость сосудов.
При такой патологии начинает проявляться компенсаторная реакция гемодинамики. Маленький объем крови снижает количество плазмы, поэтому замедляется венозный возврат. Таким образом организм сохраняет кровоток, который необходим для функционирования головного мозга и сердечно-сосудистой системы.
Виды и проявления заболевания
Гиповолемия не является однородным состоянием. Ее делят на несколько видов в зависимости от механизма развития, преобладания потери плазмы или клеток.
Нормоцитемическая
Уменьшается общий объем крови, циркулирующий в сосудах, а показатель гематокрита остается в норме или немного изменяется. Бывает при острой потере крови, шоковых состояниях, коллапсе с расширением сосудов и задержкой в них крови (происходит перераспределение кровотока).
Полицитемическая
Уменьшение объема крови связано в основном с потерей плазмы. Гематокрит повышен. Причинами такой патологии являются:
- частая рвота – отравления, токсикоинфекция, токсикоз беременных;
- тяжелые поносы – нарушение всасывания в кишечнике, инфекционные процессы, дефицит пищеварительных ферментов;
- интенсивное выделение пота при жарком климате или работе на производстве (горячий цех);
- повышение мочеотделения – сахарный диабет, почечная недостаточность, массированное выведение жидкости мочегонными средствами;
- ожоги на большой поверхности;
- сниженное поступление воды в организм – длительное питание всухомятку, утоление жажды чаем или кофе, спазм глотки при столбняке или бешенстве.
Одна из причин патологии — ожоги
Олигоцитемическая
При этом варианте теряются преимущественно клетки крови, снижается гематокрит. Бывает при следующих патологических процессах:
- массивное разрушение эритроцитов;
- подавление образования клеток при опухолевых процессах;
- состояние после острой кровопотери, когда в сосуды переходят резервные запасы жидкости из межклеточного пространства.
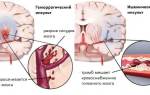
Массивное разрушение эритроцитов
Острая
Гиповолемия может развиваться внезапно. Ее провоцируют травмы, ранения, кровопотери при хирургических вмешательствах, коллаптоидные и шоковые состояния. При хронических процессах снижение объема крови нарастает постепенно.
Опасность острой формы состоит в том, что компенсаторные реакции не успевают проявиться в полной мере, что создает тяжелые условия для работы головного мозга, сердечной и легочной системы.
Прогноз определяется степенью дефицита жидкости, но состояние ухудшается у пожилых пациентов с сопутствующими заболеваниями жизненно важных органов.
Абсолютная и относительная
Истинный дефицит крови в артериальном и венозном русле – это абсолютная гиповолемия. Это состояние всегда связано с потерей плазмы, кровотечением или прекращением поступления жидкости в организм при сохраненной выделительной функции почек.
Относительная недостаточность объема циркулирующей крови может возникнуть на фоне нормального или даже увеличенного содержания жидкости в организме, но ее в сосудах находится мало из-за пропотевания в ткани через капилляры или при резком расширении сосудистого русла с депонированием в нем крови. Встречается при анафилактическом шоке, отравлениях.
Проблемы терапии
В ходе лечения пациенты вынуждены столкнуться с проблемами такого рода, как последствия медикаментозной терапии, и улучшение сопровождается развитием других заболеваний или побочными эффектами.
Не менее тяжёлым обстоятельством является кратковременное действие препаратов немалой стоимости, а также особенность воздействия лекарства: принимаемое перорально средство нарушает микрофлору слизистой ЖКТ.
Что касается состояния пациента, по причине нестабильности гормонального фона его настроение не позволяет ему расслабиться в полной мере, чтобы радоваться жизни.
Симптомы гиповолемии
Это патологическое состояние имеет различные признаки в зависимости от вида и степени тяжести.
Олигоцитемическая
Из-за дефицита эритроцитов снижается перенос кислорода к тканям, появляется головная боль, дискомфорт в области сердца, общая слабость, сильное головокружение, бледность кожи, одышка при нагрузке.
Полицитемическая
Повышается вязкость крови, что сопровождается массированным внутрисосудистым свертыванием. Проявления обусловлены основным состоянием, а также быстро прогрессирующим шоковым состоянием, падением артериального давления, нарушением сознания, дыхательной декомпенсацией вплоть до отека легких, тяжелыми кровотечениями. Кожные покровы бледные с мраморным оттенком, температура снижена.
Нормоцитемическая
Симптомы зависят от степени недостатка объема циркулирующей крови (ОЦК):
- От 10 до 20 процентов. Легкая форма гиповолемии. Гипотония, учащенный пульс, одышка, бледность кожи, холодные конечности. При смене положения тела возникает головокружение и обморок.
- Средней степени тяжести (дефицит ОЦК 21-39%) – давление падает до 90, тахикардия, дыхание частое, поверхностное, неритмичное. Кожа покрыта холодным потом, имеет синеватый оттенок в области губ и носогубного треугольника, заостряются черты лица, нарастает бледностью. Пациенты заторможены, апатичны, отмечается зевота и сонливость из-за дефицита кислорода.
- Свыше 40%, но до 70 – тяжелая гиповолемия. Давление 60 мм рт. ст. пульс более 120 ударов в минуту, крайне слабого наполнения или не определяется, сознание спутанное или отсутствует полностью, прекращает выделяться моча, глаза тускнеют и западают, дыхание редкое, бывают судороги, кома.
Неотложная помощь
Гиповолемию I степени устраняют путем питья подсоленной воды либо специальных растворов для регидратации
Легкие проявления гиповолемии могут устраняться приемом слегка подсоленной воды (выпивать ее следует медленно, небольшими глотками). При сильном поносе, рвоте или высокой температуре, вызывающей обильное потоотделение, больному следует пить как можно больше чая, морсов, соков, отваров или соляных растворов (Рингера, Регидрон и пр.). Немедленное обращение к врачу при таких гиповолемических реакциях так же является обязательным.
При выявлении более тяжелых признаков шока – значительное снижение давление, ослабление и учащение пульса, бледности и похолодания кожных покровов – необходимо вызвать «Скорую» и приступить к оказанию доврачебной неотложной помощи:
- Уложить пострадавшего на ровную поверхность, приподняв ноги примерно на 30 см. Обеспечить ему покой и неподвижность. Если пострадавший находится в бессознательном состоянии, то для профилактики захлебывания рвотными массами голову необходимо повернуть набок.
- При подозрении на травму спины или головы воздержаться от перемещения больного или выполнять эти действия крайне бережно и аккуратно.
- При наружном кровотечении провести его остановку: иммобилизация конечности, давящая повязка или наложение жгута (обязательно указать время его наложения). При внутреннем кровотечении приложить к области его источника пузырь со льдом.
- При открытых ранах очистить их от видимых загрязнений, обработать антисептическим раствором и наложить повязку из стерильного бинта.
- Обеспечить оптимальный температурный режим. Пострадавший должен находиться в тепле.
Что делать нельзя
- Предлагать больному воду, чай или другие жидкости, т. к. их попадание в дыхательные пути может провоцировать удушье.
- Приподнимать голову, т. к. такое действие вызовет еще больший отток крови от головного мозга.
- Вынимать застрявшие в ране предметы (нож, прут, стекло и т. п.), т. к. такое действие может усилить кровотечение.
Медицинская помощь на догоспитальном этапе
После прибытия «Скорой» начинается выполнение инфузионной терапии, направленной на восполнение утраченной крови. Для этого вену больного пунктируют и вводят физиологический раствор, 5% раствор глюкозы, Альбумина или Реополиглюкина. Кроме этого, вводятся сердечные гликозиды, оказывающие поддержку сердечной деятельности, и другие средства для симптоматической терапии.
Во время транспортировки больного в стационар медики проводят постоянный контроль показателей артериального давления и пульса. Их измерение выполняется через каждые 30 минут.
Возможные осложнения без лечения
Если вовремя не восстановить дефицит крови или жидкости в ней, то нарастают признаки длительного кислородного голодания органов и тканей.
Первоначальный компенсаторный сосудистый спазм переходит в устойчивый паралич сосудистой стенки, а жидкость направляется из артериального и венозного русла в межклеточное пространство, что еще больше снижает ОЦК. Такое состояние означает наступление гиповолемического шока. При нем уменьшается возврат крови к сердцу, падает сердечный выброс, возникает гипотония.
Из-за дефицита питания развивается недостаточность функций всех внутренних органов в следующей последовательности – кожные покровы, мышцы тела, почки, кишечник, легкие, клетки мозга и миокард. На этой стадии требуются экстренные реанимационные мероприятия, их эффективность может быть невысокой.
Гиперволемия малого круга кровообращения
Кровеносная система человека состоит из большого и малого кругов кровообращения. В большой круг входят сосуды, питающие все органы и ткани кроме сосудов, питающих бронхо-легочную систему, в малый круг – исключительно сосуды легких.
Распределение крови в кровеносной системе:
- в венах – 70%;
- в артериях – 15%;
- в капиллярах – 12%;
- внутри сердечной мышцы – 3%.
В основе гиперволемии малого круга кровообращения лежит высокое давление в сосудах бронхо-легочной системы, поэтому ее называют легочной гипертензией.
Причины гиперволемии малого круга
Факторы, приводящие к легочной гипертензии:
- Рефлекторное сужение мелких сосудов легких. Возникает при сильном стрессе, стенозе митрального клапана, эмболии.
- Длительная альвеолярная гипоксия. Возникает в результате силикоза, хронического бронхита, эмфиземы, обструктивной болезни легких, антракноза, бронхиолита, бронхоэктаза.
- Недостаточность левого желудочка. Возникает при сердечной аритмии, в результате инфаркта, миокардита.
- Повышенная густота крови.
- Повышение давления внутри дыхательных путей. Возникает при сильном кашле, повышении барометрического давления внешней среды, нарушениях проведения ИВЛ.
- Сужение сосудов, выводящих кровь из легких. Возникает при аневризме аорты, опухолях, спайках, врожденного порока развития.
- Генетически обусловленная патология ферментной системы.
- Увеличенный выброс крови правым желудочком.
- Наркотическая интоксикация психостимуляторами.
- Инфицирование вирусом СПИДа.
- Портальная гипертензия. Причины: цирроз печени, синдром Бадда-Киари.
- Апноэ, или остановка дыхания во время ночного сна на фоне храпа.
Кроме вышеописанных факторов имеются и идиопатические (неизвестные) причины, приводящие к первичной легочной гипертензии.
Признаки гиперволемии легких
Первичная стадия заболевания может пройти незамеченной для больного. Когда симптомы заболевания ясно указывают на наличие опасных изменений, чаще всего процесс далеко зашел, и он уже необратим.
Признаки патологии:
- одышка, переходящая в удушье при увеличении нагрузки;
- астения, ее симптомы: бессонница, потеря массы тела, снижение работоспособности, неустойчивость психического состояния;
- обмороки при нагрузке;
- головокружения;
- сильный кашель без выделения мокроты, в запущенных случаях с кровохарканьем;
- сердечные боли;
- прогрессирующий цианоз;
- аритмия;
- боли в проекции печени.
Диагностика гиперволемии малого круга
Диагностирование заболевания опирается на его клиническую картину, данные лабораторных и инструментальных исследований:
- Электрокардиограмма (ЭКГ) – помогает выявить гипертрофию правого желудочка, инфаркт, нарушения сердечного ритма, тромбоэмболию легочной артерии;
- Рентген грудной клетки – помогает на последних стадиях заболевания выявить усиление сосудистого рисунка, гипертрофию отделов сердечной мышцы;
- Компьютерная томография с контрастом – исключительно информативное исследование состояния сердца и сосудов;
- УЗИ сердца – помогает диагностировать врожденные аномалии, гипертрофию сердечной мышцы, уточнить показатели сосудистого кровотока;
- Катетеризация легочного ствола в сочетании с введением датчика внутрь него – позволяет измерить давление в сосудистой системе малого круга, диагностировать или исключить патологию.
Лечение легочной гиперволемии
Главное направление терапии патологии – устранение вызвавшей ее причины, так как гиперволемия не является самостоятельным заболеванием. Легочную гиперволемию провоцируют патологические процессы, протекающие в различных системах организма человека. Труднее всего лечить первичную гипертензию, так как ее причина не установлена, источник негативных симптомов неизвестен.
В терапии легочной гиперволемии используют лекарства и методы, применяемые в стандартных схемах лечения артериальной гипертензии. При снижении эффективности гипотензивного лечения применяют Эуфиллин и кислородотерапию.
Диагностика состояния
Признаки гиповолемии легко опередить при видимой кровопотере, острых состояниях, а восстановление ОЦК необходимо по жизненным показаниям. Поэтому обследование часто ограничивается анализом крови, определением гематокрита, давления в артериях и венах, частоты пульса.
Бывают ситуации, когда гиповолемия протекает с нормальным давлением и частотой сердечных сокращений. Это возможно при повышенном тонусе артерий и высоком периферическом сопротивлении сосудов. Опасность этой формы состоит в ишемии внутренних органов из-за централизации кровообращения.
Для уточнения степени нарушений применяется методика транспульмональной гемодилюции – установка катетера в бедренную артерию с одновременной катетеризацией подключичной вены, в нее вводят холодный раствор, а термодатчик в артерии фиксирует время, за которое он преодолеет малый круг кровообращения и в разведенном виде появится в сосуде.
Этиологические факторы
Причинами развития гиповолемии могут выступать:
В большинстве случаев проявление гиповолемии происходит на фоне гипоплазии шитовидки. При уменьшении в размерах она начинает вырабатывать гормоны в меньшем количестве, чем это необходимо для нормального функционирования организма, из-за чего и происходят различные нарушения.
Новорожденный, имеющий предрасположенность к гиповолемии, в роддоме уже будет отличаться от здоровых детей. При наличии врожденных аномалий щитовидной железы у ребенка будут отмечаться такие признаки, как:
- избыточный вес при рождении;
- отсутствие рефлексов;
- заниженная оценка по Апгаровской шкале;
- желтуха на протяжении длительного времени.
Такое состояние представляет серьезную опасность для здоровья малыша и требует срочного лечения. В случае возникновения подобных симптомов необходима незамедлительная нормализация гормонального фона. Как правило, детей обследуют сразу же после рождения. Для того, чтобы провести анализ крови, берется проба из пятки. Ребенок будет находиться под наблюдением специалиста до того момента, пока его состояние не придет в норму.
При недостаточном уровне необходимых гормонов признаки патологии будут усиливаться, что отрицательным образом отражается на дальнейшем психическом и физическом развитии ребенка
Именно поэтому так важно еще в период беременности принимать йодосодержащие препараты и продукты питания, и постоянно контролировать работу эндокринной системы. В случае необходимости должна осуществляться соответствующая терапия будущей мамы
Проявлению гиповолемии может способствовать и аутоиммунный тиреоидит. При такой патологии наблюдается агрессивное воздействие иммунной системы на клетки органа. На фоне этого щитовидка не только уменьшается, но и перестает вырабатывать необходимые гормоны в требуемом количестве.
Провоцирующими факторами, способствующими развитию патологии, могут выступать также:
- чрезмерные умственные и физические нагрузки;
- стрессовые состояния;
- неблагоприятная экология;
- наследственная предрасположенность;
- недостаток йода;
- употребление продуктов, содержащих канцерогены и иные добавки химического происхождения;
- частые рвоты, диарея, потоотделение и водное голодание.
Лечение гиповолемии
Самое главное условие эффективной терапии – это быстрое восстановление ОЦК. Для этого катетеризируют одну или две и даже три вены. Для инфузий применяют глюкозу, солевые растворы (Рингера, Хартмана, Йоностерил, Стерофундин) до повышения давления не менее 75 мм рт. ст.
Если такой результат не достигнут, то переходят на Рефортан, Реополиглюкин, Волютенз. В дополнение к ним назначают симпатомиметики – Допамин, Добутамин, Норадреналин, Мезатон.
Пациентам показана кислородная терапия в виде ингаляций или ИВЛ при отсутствии самостоятельного дыхания. Только после того, как восстановлен ОЦК, проводят дальнейшее обследование, хирургическое вмешательство, корректируют кровопотерю переливанием эритроцитарной массы, альбумина, свежезамороженной плазмы.
При нарушении состава электролитов применяют растворы калия и магния, кальций используется ограниченно, только при резкой гипокальциемии.
Критериями эффективности терапии считается:
- нормализация артериального давления (не меньше 90 единиц) и пульса ниже 95 ударов в минуту;
- теплая кожа нормального цвета, сухая на ощупь;
- восстановление концентрации кислорода в крови по данным пульсоксиметрии;
- моча выделяется со скоростью более 40 мл/час.
Диета при УЩЖ
Режим питания больных с увеличенной щитовидкой должен быть дробным (более 4-5 раз в сутки) в связи с повышенным чувством голода у них. При отсутствии противопоказаний, ограничений в количестве употребляемой ежедневно жидкости нет.
При этом особенно полезны напитки, способствующие быстрому утолению чувства жажды (температура не выше 15С, содержание сахара не более 2%). Это отвары шиповника, сухофруктов, зелёный чай, морсы, обезжиренные молочнокислые напитки. Употреблять жидкости рекомендуется по 2-3 глотка с интервалом в 10-15 минут.
Питание когда увеличена щитовидная железа должно быть сбалансированным, полноценным. Рацион питания больных должен содержать морепродукты, рыбу. Объясняется это тем фактом, что избыток йода подавляет синтез гормонов ЩЖ. В качестве источника алиментарного калия рекомендуют фрукты и овощи, кальция – молочные продукты.
Несколько рецептов блюд для пациентов с УЩЖ
До того, как приступать к приготовлению и применению указанных рецептов, рекомендуем обязательно проконсультироваться с врачом-эндокринологом.
- Рецепт для восполнения недостатка йода если увеличена щитовидная железа: на тёрке натереть фейхоа и лимон с кожурой (из расчёта 1:1). В образовавшуюся смесь по вкусу можно добавить сахар. Принимать данное полезное и, в то же время вкусное, снадобье рекомендуется 3 раза в день по одной столовой ложке за 0,5 часа до еды.
- В некоторых случаях если увеличена щитовидная железа можно наблюдать при угнетении её функционирования. В этих случаях рекомендуется принимать по 20-30 капель настойки женьшеня (продаётся в аптеках) 3 раза в сутки. Продолжительность одного курса терапии составляет 30 дней. Спустя 15 дней назначается повторный курс лечения.
- Можно также приготовить такой состав: сварить на пару 120 г чеснока, после тщательно растереть его в кашицу. Далее следует добавить к чесноку 300 г очищенного и измельчённого грецкого ореха, 50 г сухой водоросли ламинарии или фикус, 50 г измельчённых плодов аниса, добавить мёд. Указанную смесь необходимо тщательно перемешать деревянной ложкой. Употреблять при гипотиреозе по 1 столовой ложке 3 раза в сутки за полчаса до приёма пищи.
- Ещё один рецепт, применяемый если увеличена щитовидная железа: взять 1 часть корней солодки голой, 2 части корня мыльнянка лекарственного, 2 части корня марена красильного. Необходимо рассчитать сбор так, чтобы получилось 2 столовые ложки. Далее нужно всыпать полученный сбор в термос, залить 0,5 л кипятка и оставить отстаиваться на всю ночь. Пить такое снадобье нужно по 1/3 стакана 3 раза в сутки. Один курс лечения рассчитан на 1,5 месяца. Далее нужно сделать перерыв на две недели.
Меры профилактики
Для предупреждения гиповолемии требуется своевременная диагностика причин ее появления и быстрое восполнение дефицита циркулирующей крови. При поносах и рвоте необходимо частое и дробное питье обычной воды, если при этом отмечается снижение давления, то пациенту требуется инфузионная терапия.
При проведении хирургических вмешательств нужна подготовка – введение солевых или плазмозамещающих растворов. Сразу же после операции необходимо определить степень потери крови и восстановить ее дефицит при помощи инфузионной терапии.
Рекомендуем прочитать о гипоксии головного мозга. Из статьи вы узнаете о причинах развития гипоксии головного мозга, острой и хронической формах, а также о методах диагностики и лечении данной патологии. А здесь подробнее о лечении дислипидемии.
Снижение объема циркулирующей крови называется гиповолемией. Она бывает с нормальным, повышенным, пониженным соотношением эритроцитов и плазмы. Эти состояния характеризуются прогрессирующим нарушением кровообращения и питания внутренних органов, миокарда, легких и головного мозга. Если вовремя не ввести растворы, то развивается гиповолемический шок с неблагоприятным прогнозом. Для лечения показана неотложная внутривенная инфузионная терапия.
Что означает гиповолюмия
Гиповолюмия – термин, используемый при ультразвуковом исследовании. Обозначает уменьшение объема внутренних органов, врожденное, из-за недоразвития, или приобретенное в результате заболеваний.
Сонологи – специалисты, умеющие «видеть» внутренние органы, могут рассказать о состоянии щитовидной железы, однако назвать точный диагноз скорее всего не смогут.
Поэтому заключение о гиповолюмии говорит лишь о том, что по какой-то причине, которую еще нужно будет уточнить, паренхима щитовидки стала меньше, чем должна быть у конкретного человека.
При этом в расчет не берутся индивидуальные особенности анатомии. Чаще всего – врач вообще впервые видит этого пациента, и не знает, в каком состоянии был орган до обследования.
Гиповолюмия может означать два состояния:
- Гипоплазию щитовидки, то есть, неполное формирование органа во время внутриутробного развития. Если при этом секреторная функция железы не нарушена, и объем гормонов покрывает потребности организма – размеры меньше нормы могут считаться индивидуальными анатомическими особенностями.
В этом случае о патологии речь не идет. Но чаще всего недоразвитие щитовидки приводит к дефициту тиреоидных гормонов и к хроническому гипотиреозу.
- Атрофию щитовидки. Если по какой-то причине часть фолликулярного аппарата погибла, то объем органа уменьшится, возникнут атрофические изменения. УЗИ показывает только текущую картину состояния и не может ответить на вопросы, почему так произошло, и что будет дальше.
Атрофия в большинстве случаев также провоцирует гормональную недостаточность.
Но если пострадал совсем небольшой объем фолликулярной ткани, гормональный фон может быть не нарушен.
Врожденная гиповолюмия приводит к опасным последствиям для физического и психического благополучия ребенка.
Без соответствующей помощи начинается задержка в развитии головного мозга, мышления и когнитивных способностей, возникают дефекты формирования костной ткани.
Приобретенная же гиповолюмия также требует незамедлительного лечения.
У взрослых людей уменьшения объема щитовидки чаще всего происходит из-за аутоиммунного тиреоидита, при котором фолликулы отмирают и замещаются соединительной тканью.
Кроме этого, возможна временная гиповолюмия из-за резких колебаний гормонального фона, а также возрастное уменьшение объема щитовидки.